Nazywane są „niewidzialnymi dziećmi”. Niewidzialnymi, bo nie zauważono ich przed urodzeniem, gdy ich matki sięgały po lampkę czerwonego wina, po kilka łyków piwa czy kieliszek wódki – pierwszy „za mamę”, drugi „za dzidziusia”. „Niewidzialnymi” także dlatego, że nie dostrzega się ich odmienności również po urodzeniu – pisze Bartosz Majewski, ojciec kilkuletniej Asi oraz popularyzator wiedzy na temat alkoholowego zespołu płodowego.
Jestem ojcem małej Asi z FASD i codziennie zmagam się z brakiem wiedzy ludzi na ten temat, z ludźmi, którzy nie rozumieją problemów mojego dziecka lub ignorują je – napisałBartosz Majewski. Postanowił podzielić się historią swojej córki oraz wiedzą, jaką zebrał na temat tego – wciąż niezbyt dobrze poznanego – zespołu schorzeń. – W intencji zdrowia córki poprzez wpisanie do jasnogórskich ksiąg trzeźwości podjąłem całkowitą, dożywotnią abstynencję od alkoholu. Asia urodziła się w 2013 roku. Jak każda dziewczynka w jej wieku, jest wesołym i uśmiechniętym dzieckiem. Angażuje się w zabawy ruchowe: uwielbia jazdę na łyżwach oraz wycieczki rowerowe. Skupia się na zajęciach plastycznych oraz chłonie wiedzę z książeczek i podręczników. W wyglądzie zewnętrznym nie wyróżnia się niczym szczególnym. „Dziecko jak każde inne” – powiedziałby każdy, kto ją widział. Jednak Asia została skrzywdzona w okresie prenatalnym. Zdiagnozowano u niej alkoholowy zespół płodowy (FASD/ARND). Każdego dnia zmaga się z niepełnosprawnościami, które kryją się wewnątrz niej. Zwężone jelita powodują chroniczne zaparcia. Jeśli nie przyjmie leków, potrafi nie wypróżniać się nawet przez czternaście dni. Zaburzenia neurologiczne, związane z niewłaściwym rozwojem kory mózgowej, są zagadką dla wszystkich. Nie wiadomo, jak wykształci się mózg Asi w wieku dorosłym, a wykryte w rezonansie magnetycznym i elektroencefalografii zaburzenia padaczkopodobne nie napawają optymizmem.
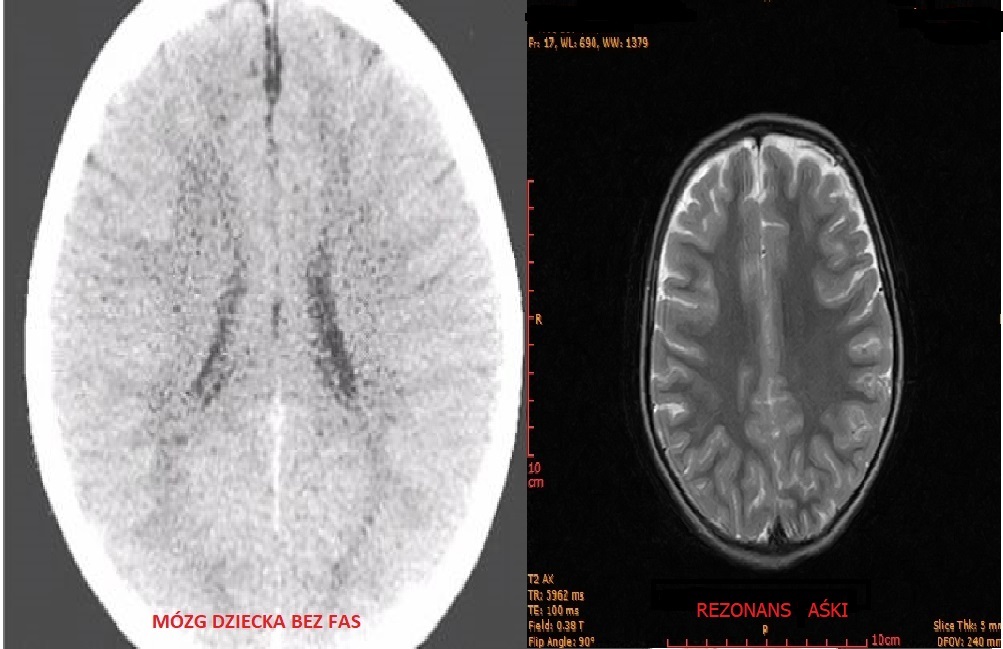
Toksyczne działanie alkoholu na Asię (w fazie prenatalnej) spowodowało, że lekarze zdiagnozowali u niej również dysharmonie rozwojowe, zaburzenia społeczne oraz zaburzenia emocjonalne. Te ostatnie są nieprzewidywalne – czasami Asia zachowuje się jakby nie wiedziała, co dzieje się w jej głowie. Cierpi. Co gorsza, doświadcza tego, jak bardzo otoczenie nie rozumie jej zaburzeń.
Gdyby można było cofnąć czas i nie spożywać alkoholu w czasie błogosławionym, dałoby się uniknąć wszystkich obecnych oraz przyszłych kłopotów Asi. Gdyby można było….
Płodowy Zespół Alkoholowy (PZA/FAS) to całościowe zaburzenie rozwojowe wynikające ze spożywania alkoholu przez ciężarną kobietę. Do spektrum Poalkoholowych Uszkodzeń Płodu (FASD) zalicza się nieprawidłowości związane z toksycznym działaniem alkoholu na nienarodzone dziecko w jednej z kilku poniższych sfer:
– 98% – waga niższa od normalnej dla danego wieku, dotyczy to także wzrostu;
– 95% – dysmorfie twarzy;
– 89% – opóźnienie rozwoju ruchowego i umysłowego;
– 84% – mikrocefalia;
– 80% – wady wymowy;
– 72% – nadaktywność;
– 58% – wiotkość mięśni;
– 51% – skrócony i zakrzywiony mały palec;
– 46% – deformacje genitaliów;
– 44% – deformacje kręgosłupa;
– 35% – porost włosów na karku;
– 30% – gołębia klatka piersiowa;
– 29% – wady serca;
– 25% – zaburzenia widzenia;
– 20% – zaburzenia słyszenia;
– 20% – zaburzenia przełykania/odżywiania;
– 20% – zaburzenia w sferze społecznej;
– 16% – małe zęby.
Warto w tym miejscu rozwiać wątpliwości dotyczące nazewnictwa. Skrótu FASD można używać naprzemiennie ze spektrum Płodowego Zespołu Alkoholowego lub spektrum Poalkoholowych Uszkodzeń Płodu. Do FASD zaliczamy spektrum zaburzeń (wspomniane w szczególności zaburzenia neurobehawioralne, na które cierpi Asia), a zmiany dymorficzne (zewnętrzne, np. twarzowe) są charakterystyczne dla całościowego zaburzenia rozwojowego FAS.
Pełnoobjawowy FAS stanowi jednak zaledwie 10% wszystkich zaburzeń rozwojowych wynikających z działania etanolu, ogólnie noszących nazwę Spektrum Alkoholowych Uszkodzeń Płodu FASD – czytamy w opracowaniu „Alkoholowy zespół płodu. Teoria. Diagnoza. Praktyka”.
Oprócz FAS-u wyróżniamy zatem:
FAE – Fetal Alcohol Effect – alkoholowy efekt płodowy (odmiana FAS-u; efekt działania alkoholu). Termin ten stosowany jest do opisania odmiany FAS-u bez charakterystycznych fizycznych cech tego zespołu (widocznych zewnętrznych deformacji);
PFAS – Partial Fetal Alcohol Syndrome – częściowy zespół alkoholowy płodu. Termin ten mówi o niektórych spośród fizycznych objawów FAS-u, gdzie osoba może mieć problemy z nauką i odpowiednim zachowaniem, co wskazuje na uszkodzenie centralnego układu nerwowego (CUN);
ARBD – Alcohol Related Birth Defects – poalkoholowy defekt urodzeniowy (wady rozwojowe związane z działaniem alkoholu). Określa fizyczne anomalie wynikające z potwierdzonej prenatalnej ekspozycji na alkohol: uszkodzenie serca, niewłaściwa budowa szkieletowa, zaburzenia widzenia i słyszenia oraz małej i dużej motoryki;
ARND – Alcohol Related Neurodevelopment Disorders – poalkoholowe zaburzenia układu nerwowego (zaburzenia neurologiczne związane z działaniem alkoholu). Uszkodzenie OUN, wynikające z potwierdzonego spożywania alkoholu w okresie prenatalnym. Przejawia się to w: problemach z nauką, słabą kontrolą impulsów, problemach z pamięcią, koncentracją, zachowaniem nieakceptowanym społecznie oraz niewłaściwym osądem sytuacji.
Różnice w wymienionych wyżej jednostkach chorobowych dotyczą specyfiki zaburzeń. Sytuacja dzieci dotkniętych PFAS, ARND, ARBD jest szczególnie trudna i stanowi duże wyzwanie zarówno dla opiekunów, jak i nauczycieli. Osoby dotknięte częściowymi uszkodzeniami poalkoholowymi mają mniej nasilone objawy i mniej uszkodzeń niż dzieci z pełnoobjawowym FAS-em. Ponieważ jednak trudniej je zdiagnozować, dzieci takie traktowane są jak zdrowe, a oczekiwania społeczne wobec nich są takie same, jak wobec zdrowych dzieci. Fakt, że nie mogą wywiązać się z narzuconych im norm i ról społecznych powoduje u nich długotrwałą frustrację i zaburzenia zachowania.
Do rozwijającego się dziecka w trakcie zmian biochemicznych (procesy syntezy białek, metabolizm komórek, nasilenie apoptozy, powstawanie neuronów, migracja komórek etc.) alkohol dociera poprzez krew łożyskową. Zatem poprzez łożysko, które powinno przekazywać płodowi tlen oraz substancje odżywcze, dostarczane są toksyczne dawki alkoholu. W rezultacie część komórek nerwowych obumiera, inne tworzą niewłaściwe połączenia, a jeszcze inne przechodzą do nieodpowiednich obszarów.
Skala poalkoholowych „zniszczeń” zależy od tego, w jakim okresie rozwoju alkohol dotrze do środowiska dziecka. Naukowo zbadany został jednak fakt, że stężenie alkoholu u płodu jest równe, a nawet większe, od stężenia alkoholu u matki. O ile wątroba dorosłego człowieka jest w stanie usunąć po krótkim czasie spożyty alkohol, to wątroba dziecka w okresie płodowym nie spełnia swojej funkcji. W rezultacie alkohol wydalany jest z organizmu dziecka kilkakrotnie dłużej.
Z danych, jakie podaje m.in. Państwowa Agencja Rozwiązywania Problemów Alkoholowych wynika, że około 30 procent kobiet spożywa alkohol w czasie ciąży. Tendencja jest niestety wzrostowa. Alkohol jest w naszym społeczeństwie ogólnodostępny, a coraz więcej młodzieży sięga po niego bezrefleksyjnie. Dane z Europy Zachodniej pokazują, że spektrum płodowego zespołu alkoholowego (FASD) jest jedną z najczęstszych przyczyn ograniczeń umysłowych rodzących się dzieci. Można jednak temu zapobiec stosując całkowitą abstynencję w stanie błogosławionym.
Nie ma bezpiecznej dawki alkoholu wypitego w ciąży. Jedynym słusznym podejściem jest zachowanie całkowitej abstynencji (również w trakcie karmienia piersią). Podobny postulat dotyczy narkotyków oraz tzw. dopalaczy. Niestety, w pokoleniu naszych babć i mam wciąż funkcjonują krzywdzące stereotypy, jak na przykład taki, że jedna lampka wina pomoże ciężarnej rozładować stres i się zrelaksować. Należy je włożyć między bajki. Spożycie nawet symbolicznego kieliszka może powodować poważne uszkodzenia nienarodzonego dziecka. Uszkodzenia, które mają charakter trwały, często nieodwracalny. Uszkodzenia, które po urodzeniu towarzyszą dziecku do końca życia.
Dzieci z alkoholowym zespołem płodowym żyją w naszych rodzinach, sąsiedztwie, przedszkolach, szkole. Każde z nich „niesie swój krzyż”, często niewidoczny dla nas. Może on przybierać rozmaite formy: zaburzeń sfery neurologicznej, gastrologicznej, emocjonalnej, sensorycznej, motorycznej etc. Dzieci takie jak Asia każdego dnia zmagają się z różnorodnym wachlarzem problemów wynikających z toksycznego działania alkoholu na ich organizm w życiu płodowym.
Nazywane są „niewidzialnymi dziećmi”. Niewidzialnymi, ponieważ nie dostrzeżono ich przed urodzeniem, gdy sięgano po lampkę czerwonego wina, po kilka łyków piwa czy kieliszek wódki – pierwszy „za mamę”, drugi „za dzidziusia”. „Niewidzialnymi” także dlatego, że nie dostrzega się ich odmienności dzisiaj, po urodzeniu.
Od matczynej abstynencji w okresie ciąży i karmienia piersią, od naszego ojcowskiego wsparcia mam w stanie błogosławionym, od świadomości otoczenia, które nie namawia ciężarnych do picia alkoholu zależy właśnie, czy ten rosnący pod sercem człowiek będzie w swoim życiu „widzialnym dzieckiem”. Czy może, tak jak Asia, do końca życia obciążony zostanie bagażem nie swoich win.
A jak radzi sobie Asia? Obecnie pokonuje bariery dzięki hipoterapii, terapii sensorycznej oraz dobodźcowującej. O ile ta ostatnia prowadzona jest samodzielnie przeze mnie – ojca Asi, to do niwelowania skutków szkodliwego działania alkoholu w ciąży zaangażowany jest cały sztab specjalistów oraz fizjoterapeutów.
Asia kontynuuje również terapię na spotkaniach z psychologiem, gastroenterologiem oraz neurologiem. Turnusy rehabilitacyjne, które są dla Asi jedynymi w roku „wakacjami”, wypełnione są intensywnym programem terapeutycznym. Efekty turnusów motywują do dalszej troski w rehabilitowaniu Asi.
O ile z płodowego zespołu alkoholowego się nie wyrasta, postępy są wypracowywane przez Asię małymi, „niemowlęcymi”, kroczkami.
Źródlo: www.parpa.pl ; „Alkoholschäden bei Kindern: Ratgeber zur Alkoholembryopathie”, Hermann Löser, Berlin 1987; Keeith L Moore, „The Developing Human”; „Alkoholowy zespół płodu. Teoria. Diagnoza. Praktyka”, red. M. Banach, WSFP „Ignatianum”, Wyd. WAM, Kraków 2011
[Za: aleteia.org.pl]














 Deutsch (Deutschland)
Deutsch (Deutschland)  Українська (Україна)
Українська (Україна)  Русский (Россия)
Русский (Россия)  Polski (PL)
Polski (PL)  English (United Kingdom)
English (United Kingdom) 
